Sehnenerkrankungen am Rückfuss
Sehnenerkrankungen sind häufig die Folge einer Überlastung. Diese tritt etwa bei einem Unfall oder nach wiederholter Fehlbelastung aufgrund von Fehlstellungen oder Instabilitäten auf. Wir analysieren Sehnenschäden und ihre Auslöser genau, um für Sie die geeignetste konservative oder operative Therapie einzuleiten – für die bestmögliche Erhaltung der Sehnenfunktion und eine schmerzfreie Mobilität.
Verletzung der Peronealsehnen
Der kurze Peroneusmuskel (Peroneus brevis) entspringt an der unteren äusseren Fläche des Wadenbeins, zieht dann mit seinem sehnigen Anteil um den Aussenknöchel auf die seitliche Fusssohlenseite und setzt am fünften Mittelfussknochen an. Der lange Peroneusmuskel (Peroneus longus) entspringt ebenfalls an der äusseren Fläche des Wadenbeins, zieht dann zusammen mit der kurzen Peroneussehne um den Aussenknöchel in die Fusssohle bis zur Unterseite des ersten Mittelfussknochens. Die beiden Peroneusmuskeln sind zuständig für die Pronation (Aussendrehung) und Plantarflexion (Beugung) des Fusses.
Ursachen
Gründe für eine Peronealsehnenverletzung können Unfälle, aber auch repetitive Überlastungen sein, wie sie zum Beispiel beim Hohlfuss vorkommen. Beim Umknicken des Sprunggelenks werden die Peronealsehnen stark belastet und es können Risse entstehen. Glücklicherweise verlaufen diese häufig in Längsrichtung und komplette Sehnenrisse sind selten *, *.
Symptome
Patientinnen und Patienten beschreiben meist Schmerzen hinter dem Aussenknöchel, die unter Anspannung zunehmen können. Begleitet werden die Beschwerden häufig von einer Instabilität des oberen Sprunggelenks *, *.
Diagnose
Die Diagnose einer Peronealsehnenverletzung lässt sich in der klinischen Untersuchung bereits erahnen. Beweisend ist jedoch die sichtbare Verletzung durch eine Magnetresonanztomographie (MRT bzw. engl. MRI für magnetic resonance imaging) *.
Konservative Therapie
Zunächst kann eine konservative Therapie versucht werden. In der akuten Phase sollte der Fuss noch geschont bleiben. Eine Sprunggelenkbandage oder sogar ein Gips ist dabei von Vorteil. Nach Beruhigung der Beschwerden beginnt die Physiotherapie. Zusätzliche Schuheinlagen können ungünstige Fussformen teilweise korrigieren *.
Operative Therapie
Wenn die konservativen Massnahmen nicht den gewünschten Erfolg bringen oder bei kompletten Sehnenrissen, sollte operiert werden. Die Wahl des Operationsverfahrens hängt von der noch vorhandenen Sehnensubstanz ab. Ist ein übriggebliebener Sehnendurchmesser von ca. 50 % vorhanden, kann eine Sehnennaht erfolgen *. Bei ausgedehnteren Schäden empfiehlt sich ein Sehnentransfer, dabei wird die lange Peroneussehne an den Ansatz der kurzen Peroneussehne umgeleitet und mittels Fäden fixiert *. Liegt gleichzeitig eine ungünstige Hohlfussform oder eine Sprunggelenkinstabilität vor, fallen die klinischen Ergebnisse in der Regel ungünstiger aus. In solchen Fällen muss individuell abgewogen werden, ob zusätzlich eine Fusskorrektur oder eine Bandstabilisierung erfolgen soll *.
Nachbehandlung
Die frühfunktionelle Nachbehandlung erfolgt im Unterschenkelgehgips für 6 Wochen. Frühfunktionell heisst, dass der Fuss möglichst rasch nach der Operation wieder bewegt wird, damit die genähten Sehnen nicht verkleben *. Die klinischen Ergebnisse von Operationen der Sehnennaht sind gut, wobei nicht alle Patientinnen und Patienten wieder auf das gleiche Sportniveau zurückkommen wie vor der Sehnenverletzung *, *.
Häufige Fragen
Wann kann ich wieder arbeiten nach einer Peronealsehnenoperation?
Dies hängt vom Beruf ab. Rein sitzende Tätigkeiten gehen theoretisch nach Spitalaustritt. Sie müssen jedoch beachten, dass der Fuss jeweils am Anfang hochgelagert werden sollte. Zudem sind Sie auf zwei Gehstöcke angewiesen und der Fuss darf meistens nur bis 15 kg belastet werden. Somit wird unter Umständen schon der Arbeitsweg eine Herausforderung sowie auch das Tragen von kleinen Gegenständen wie einem Ordner oder einem Glas Wasser. Daher kann es durchaus sein, dass auch in Berufen mit vorwiegend sitzender Tätigkeit, die Arbeitsaufnahme erst nach 6 Wochen wieder möglich sein kann. Häufig lohnt sich da das Gespräch mit dem Arbeitgeber, ob auch Teilzeitarbeit im Homeoffice möglich wäre. Bei manuellen Berufen sollte zunächst die Sehne verheilt sein, was mindestens 6 Wochen dauert. Je nach beruflicher Belastung können Sie somit die Arbeit nach frühestens 6 bis 12 Wochen aufnehmen.
Welche Bewegungen sind eingeschränkt?
Die Eversion ist eingeschränkt, wenn die Peronealsehne geschädigt ist. Unter Eversion wird eine Bewegung des Fusses nach aussen verstanden.
Ist die Peronealsehne wichtig?
Die Peronealsehnen haben eine wichtige Funktion. Sie stabilisieren den Fuss beim Gehen und führen eine Eversion des Rückfusses durch.
Achillessehnentendinopathie – Degeneration der Achillessehne
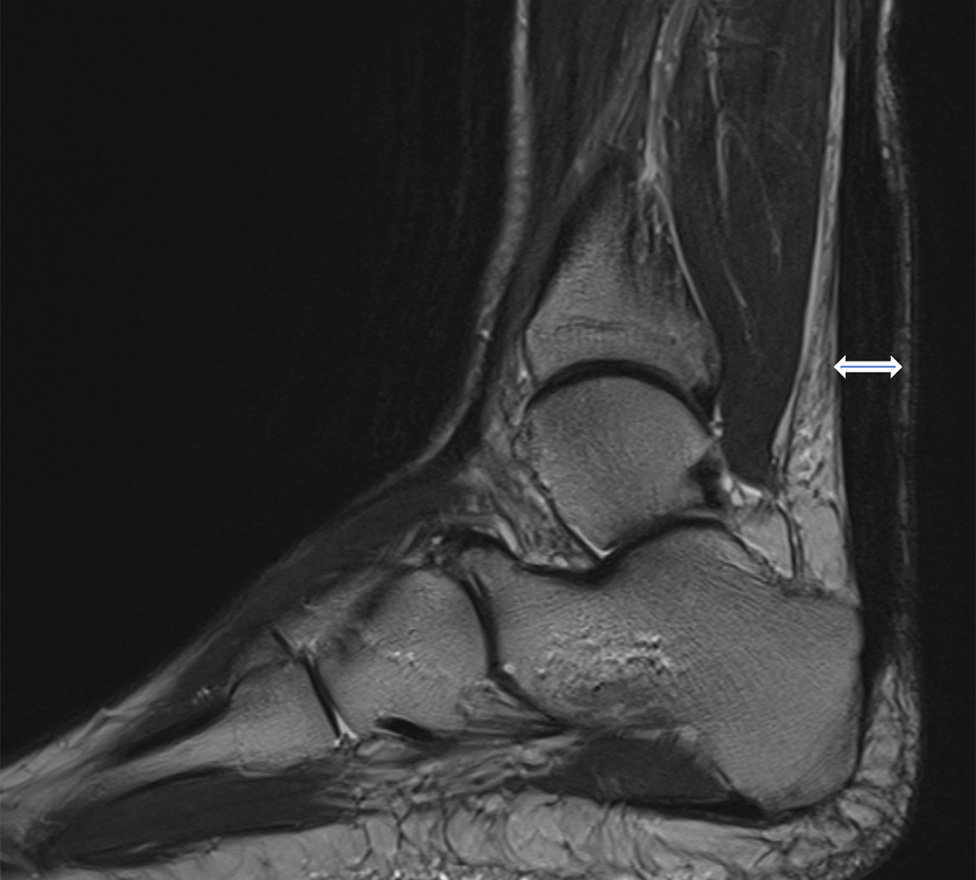
Bild: Universitätsklinik Balgrist
Die Achillessehne ist täglich starken Belastungen ausgesetzt. Unterschieden wird zwischen der häufigeren Form der Achillessehnenentzündung in der Mitte der Sehne und einer Entzündung am Sehnenansatz (Enthese) am Fersenbein. Letztere kann zu einer Verknöcherung des Achillessehnenansatzes und damit zu einem oberen (dorsalen) Fersensporn führen *. Eine Sonderform stellt die Entzündung der Achillessehne mit einer Reizung des Schleimbeutels durch einen herausstehenden Teil des Fersenbeins (Haglund-Deformität) dar, der bei Bewegung des Fusses nach oben gegen die Achillessehne drückt und diese reizt.
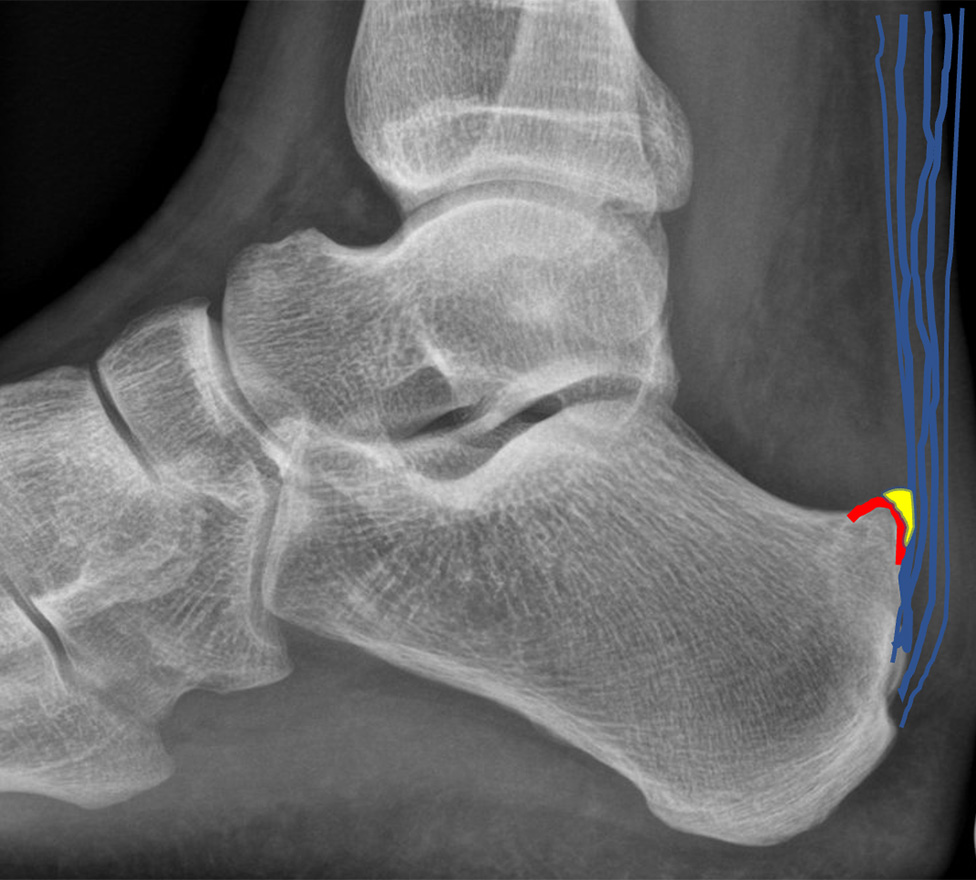
Bild: Universitätsklinik Balgrist
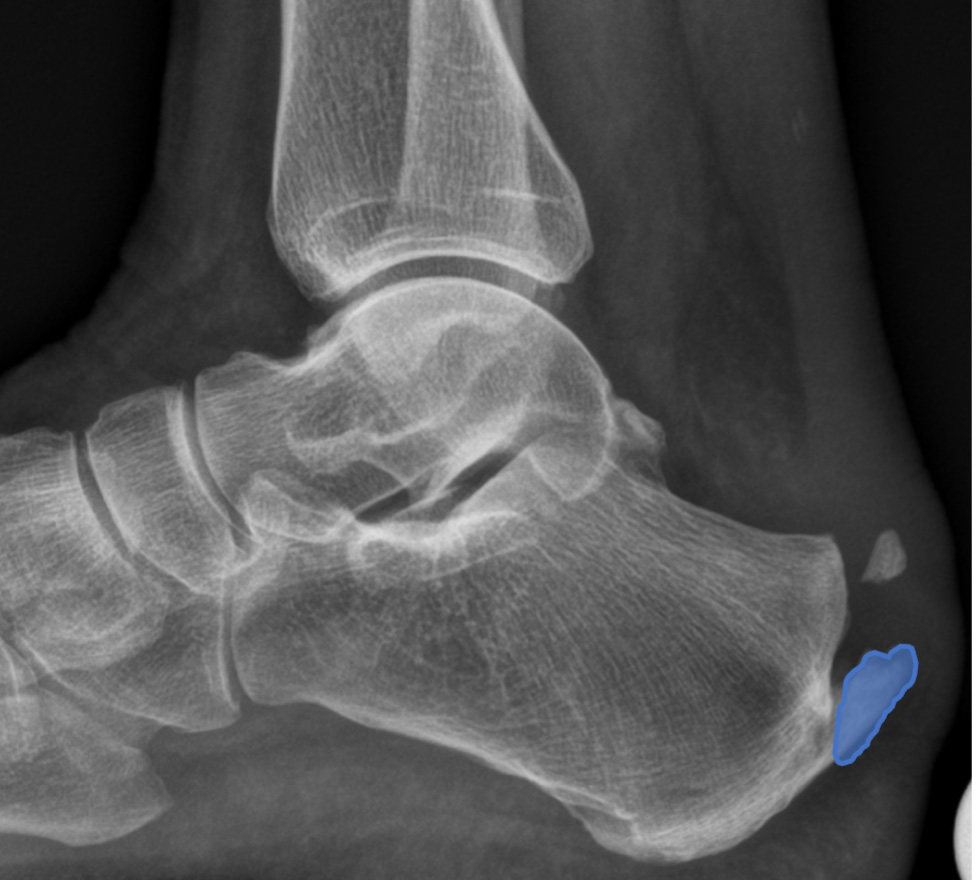
Bild: Universitätsklinik Balgrist
Ursachen
Eine Überlastung mit kleinen Verletzungen kann die Sehne entzünden und schädigen (Degeneration). Der mittlere Teil der Sehne – zwei bis sechs cm oberhalb ihres Ansatzes – ist aufgrund seiner weniger starken Durchblutung am häufigsten betroffen.
Faktoren, die der Achillessehne schaden können:
- Elastizitätsverlust aufgrund steigenden Alters *
- Fehlbelastungen beim Sport
- Fussfehlstellungen
- Medikamente (Steroide und einzelne Antibiotika)
- Stoffwechselerkrankungen, z. B. Diabetes mellitus
Der Ansatz der Achillessehne ist hohen mechanischen Kräften ausgesetzt, weil die Kraft von der elastischen Sehne auf den viel härteren Knochen übertragen werden muss *, *, *. Der Sehnenansatz ist vergleichbar mit dem Übergang eines Kabels in einen Stecker. Wird der Bereich zu stark belastet, kann das Übergangsgewebe verknöchern.
Die Haglund-Deformität ist ein vergrösserter Knochen am Fersenbein nahe des Achillessehnenansatzes, der zu einer Reizung und Entzündung des Schleimbeutels zwischen der Achillessehne und des Knochens führen kann. Dabei kann auch die Achillessehne geschädigt werden *.
Symptome
Schmerzen treten typischerweise bei Belastung im Bereich der Achillessehne auf. Eine Entzündung kann zu einer Schwellung führen und kleine Narben (Degeneration) in der Sehne verdicken kennzeichnenderweise die Achillessehne. Ist der Achillessehnenansatz entzündet, besteht im Bereich darüber ein Druckschmerz. Der dorsale Fersensporn aus knöchernem Auswuchs ist deutlich tastbar am Fersenbein.
Bei der Haglund-Deformität werden die Schmerzen typischerweise auf der oberen Aussenseite des Fersenbeins wahrgenommen, meist ausgelöst beim Hochziehen des Fusses, wie etwa beim Laufen oder Treppensteigen.
Diagnose
Ein Fersensporn zeigt sich als kleine, spitze Verhärtung am Ansatz der Achillessehne. Auf einem Röntgenbild sind die knöchernen Veränderungen gut zu erkennen. Zur Beurteilung der Vernarbung und Entzündung ist womöglich eine Magnetresonanztomographie (MRT bzw. engl. MRI für magnetic resonance imaging) oder eine Ultraschalluntersuchung erforderlich.
Konservative Therapie
Die Erstbehandlung ist konservativ. Diese beinhaltet physiotherapeutisch begleitetes Dehnen und Kräftigen (exzentrisches Kräftigen) der Sehne. Zudem kann eine lokale Ultraschall oder Stosswellentherapie helfen. Schuhmodifikationen mit weicher Fersenkappe lindern den Druckschmerz bei Entzündungen am Ansatz der Achillessehne. Infiltrationen mit Eigenblut können bei persistierenden (weiterbestehenden) Beschwerden in Erwägung gezogen werden. Von Infiltrationen mit Kortison raten wir aufgrund der Sehnenschädigung ab.
Operative Therapie
In den meisten Fällen führt die konservative Therapie zu einer deutlichen Verbesserung, sodass eine Operation bei Entzündungen im mittleren Sehnenbereich nur noch selten notwendig ist. Falls doch, wird der geschädigte (tendinopathische) Teil der Achillessehne entfernt. Dazu wird die Achillessehne über einen längsgerichteten Hautschnitt eröffnet und das vernarbte Gewebe chirurgisch entfernt. Anschliessend wird Achillessehne wieder vernäht.
Bei Entzündungen am Ansatz der Achillessehne mit dorsalem Fersensporn ist die konservative Therapie etwas weniger zuverlässig. Hier wird bei bis zu zwei Drittel der Fälle ein operatives Vorgehen notwendig *. Dabei muss ein Teil der Achillessehne vom Fersensporn gelöst werden, um ihn abzutragen. Der geschädigte Teil der Achillessehne wird entfernt. Eine allenfalls vorliegende Haglund-Deformität kann gleichzeitig ebenfalls entfernt werden.
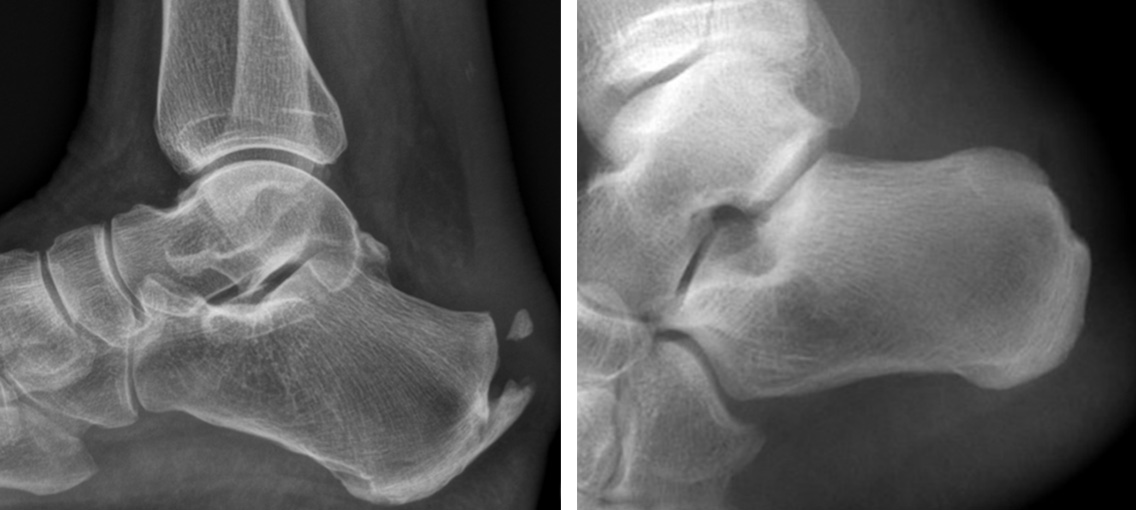
Bild: Universitätsklinik Balgrist
Nachbehandlung
Die Nachbehandlung richtet sich nach dem jeweiligen Krankheitsbild und der durchgeführten Operation. Nach einer minimalinvasiven Abtragung der Haglund-Deformität ist keine Ruhigstellung notwendig und der Fuss kann nach der Wundheilung (in der Regel 2 Wochen) wieder frei bewegt werden.
Eine operative Entfernung von Narbengewebe der Sehne erfordert in den meisten Fällen eine Ruhigstellung im Gips für 6 Wochen. Wird die Achillessehne zur Entfernung des Fersensporns (partiell) abgelöst, folgt zunächst die Ruhigstellung für 2 Wochen im Gips in Spitzfuss-Stellung, danach für weitere 2 Wochen in leichter Spitzfuss-Stellung. In dieser Zeit sollte der Fuss bis lediglich 15 kg belastet werden. Anschliessend beginnt der Belastungsaufbau im Gips oder in einem hohen Stabilschuh.
Referenzen
Bassett FH, Speer KP. Longitudinal rupture of the peroneal tendons. Am J Sports Med. 1993;21:354-357.
Philbin TM, Landis GS, Smith B. Peroneal tendon injuries. J Am Acad Orthop Surg. 2009;17:306-317.
Bahad SR, Kane JM. Peroneal Tendon Pathology: Treatment and Reconstruction of Peroneal Tears and Instability. Orthop Clin North Am. 2020;51:121-130.
Kumar Y, Alian A, Ahlawat S, Wukich DK, Chhabra A. Peroneal tendon pathology: Pre- and post-operative high resolution US and MR imaging. Eur J Radiol. 2017;92:132-144.
Trache T, Camenzind RS, Bachmann E et al. A Biomechanical Analysis of Peroneus Brevis Split Lesions, Repair, and Partial Resection. Foot Ankle Int. 2022;43:710-716.
Burkhard MD, Wirth SH, Andronic O, Viehöfer AF, Imhoff FB, Fröhlich S. Clinical and Functional Outcomes of Peroneus Longus to Brevis Tendon Transfer. Foot Ankle Int. 2021;42:699-705.
Bourgault C, Pougès C, Szymanski C et al. Clinical results of peroneal tendon repair in a retrospective series of 30 patients. Orthop Traumatol Surg Res. 2018;104:511-517.
Steel MW, DeOrio JK. Peroneal tendon tears: return to sports after operative treatment. Foot Ankle Int. 2007;28:49-54.
van Dijk CN, van Sterkenburg MN, Wiegerinck JI, Karlsson J, Maffulli N. Terminology for Achilles tendon related disorders. Knee Surg Sports Traumatol Arthrosc. 2011;19:835-841.
Dederer KM, Tennant JN. Anatomical and Functional Considerations in Achilles Tendon Lesions. Foot Ankle Clin. 2019;24:371-385.
Rufai A, Ralphs JR, Benjamin M. Structure and histopathology of the insertional region of the human Achilles tendon. J Orthop Res. 1995;13:585-593.
Viehöfer AF, Shinohara Y, Sprecher CM et al. The molecular composition of the extracellular matrix of the human iliolumbar ligament. Spine J. 2015;15:1325-1331.
Caudell GM. Insertional Achilles Tendinopathy. Clin Podiatr Med Surg. 2017;34:195-205.
Vaishya R, Agarwal AK, Azizi AT, Vijay V. Haglund’s Syndrome: A Commonly Seen Mysterious Condition. Cureus. 2016;8:e820.
Sprechstunde
Möchten Sie einen Termin in der Klinik oder eine Online-Sprechstunde für Dienstag oder Donnerstag vereinbaren?
Sie erreichen uns wie folgt:
Montag bis Freitag
08.30–12.00 Uhr
13.00–17.00 Uhr
